La corioamniotite è un’infezione della placenta / membrane fetali (chiamate anche corion) causata da un batterio che risale l’utero dalla vagina. La risalita del batterio viene tipicamente associata ad un travaglio 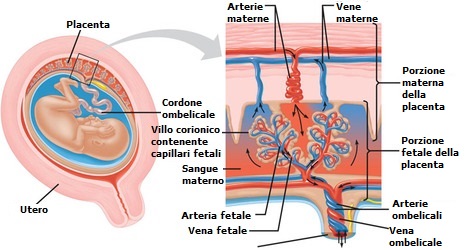 prolungato ed alla rottura delle membrane (rottura delle acque) sebbene si possa verificare anche a membrane intatte.
prolungato ed alla rottura delle membrane (rottura delle acque) sebbene si possa verificare anche a membrane intatte.
La corionamniotite cronica viene comunemente associata alla villite, un’infezione dei villi coriali che costituiscono la parte embrionale della placenta. I villi coriali sono ricchi di capillari responsabili dell’assorbimento di ossigeno e nutrimento dal sangue materno e, contemporaneamente, cedono alla madre anidride carbonica e altre sostanze di rifiuto del feto. La villite è una condizione grave che, quando si presenta, può causare la morte del feto.
E’ cruciale per il medico diagnosticare la corioamniotite ed adottare una terapia adeguata per la corioamniotite stessa e per tutte le infezioni che possono causare la villite. Se ciò non accade, si potrebbero verificare conseguenze devastanti per il bambino fra le quali:
- Ipossia
- Restrizione della crescita intrauterina
- Rottura Prematura delle membrane (acque)
- Parto prematuro
- Problemi respiratori per il neonato
- Meningite
- Encefalopatia ipossico-ischemica (neonatale)
- Danni al cervello la leucomalacia periventricolare
- Condizioni psico-motorie come la paralisi cerebrale infantile e la tetraparesi spastica
- Sepsi neonatale
- Morte del feto
Cause della corionamniotite e della villite
Corionamniotite
In caso di corioamniotite, organismi infetti attraversano 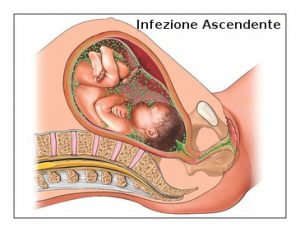 il colon, il collo dell’utero e la vagina per arrivare nell’utero dove è situato il feto. Più specificatamente si infetta il corion e l’amnios. Altre vie d’infezione meno comuni sono rappresentate dal passaggio dell’infezione durante l’amniocentesi o il prelievo dei villi coriali (villicentesi). Una volta contratta l’infezione si verifica un responso materno e fetale che potrebbe condurre al rilascio della prostaglandina, con conseguente innalzamento del collo dell’utero, rottura delle membrane e parto prematuro o a termine.
il colon, il collo dell’utero e la vagina per arrivare nell’utero dove è situato il feto. Più specificatamente si infetta il corion e l’amnios. Altre vie d’infezione meno comuni sono rappresentate dal passaggio dell’infezione durante l’amniocentesi o il prelievo dei villi coriali (villicentesi). Una volta contratta l’infezione si verifica un responso materno e fetale che potrebbe condurre al rilascio della prostaglandina, con conseguente innalzamento del collo dell’utero, rottura delle membrane e parto prematuro o a termine.
Villite
La villite e’ connessa a infezioni della placenta. Ci sono molte condizioni che causano la villite, ma in molti casi la causa rimane sconosciuta.
Infezioni di tipo batterico che causano la villite includono:
- Corioamniotite
- Streptococchi
- Batteri associati alla sepsi materna
Le cause virali della villite includono:
- Citomegalovirus
- Toxoplasmosi
- Herpes
- Rosolia
- Sifilide
Fattori di rischio di corionamniotite e villite
Corioamniotite:
- Parto prematuro
- Rottura delle membrane (rottura delle acque)
- Parto prolungato
- Nulliparità
- Streptococco B
- Infezioni batteriche, come ad esempio infezioni del tratto urinario, vaginosi batterica e ureoplasma
- Obesità durante la gravidanza
- Collo dell’utero insufficiente o incompetente
- Uso di prostaglandina durante il parto
- Monitoraggio interno del travaglio
- Esami vaginali multipli
- Fluido amniotico con tracce di meconio
- Analgesia epidurale
- Sistema immunitario indebolito
- Fumo e abuso di alcol o droghe
Villite:
- Infezioni di tipo virale, batterico o da protozoi
Segni e sintomi di infezioni corionamniotite e villite
Coriomamniotite
La visita medica di una donna incinta affetta da corioamniotite potrebbe non rivelare alcun sintomo. Tuttavia una donna malata di corioamniotite potrebbe presentare sintomi di ipotensione (bassa pressione), diaforesi (sudorazione profusa) e viscidità della pelle.
La febbre materna è tuttavia il segnale clinico più importante.
I sintomi della corioamniotite includono i seguenti:
- Febbre materna
- Diaforesi
- Utero morbido
- Tachicardia materna elevata (oltre 120 battiti al minuto)
- Tachicardia fetale elevata (oltre 160-180 battiti al minuto)
- Perdite purulenti o maleodoranti
- Leucocitosi materna (tasso alto di globuli bianchi)
Il rischio che si sviluppi sepsi fetale aumenta quando sono presenti almeno due dei sintomi sopra elencati.
Villite cronica:
- Elevati livelli di alfa feto proteina nei casi di restrizione della crescita intrauterina
- Aumenti dell’ormone della crescita umano rivelati dall’analisi della trisomia (numero anormale di cromosomi) nel secondo trimestre
Villite acuta:
- Ascessi nel parenchima placentare
- Corioamniotite necrotizzante
Diagnosi di corionamniotite e villite
Corioamniotite
La diagnosi della corioamniotite potrebbe basarsi su 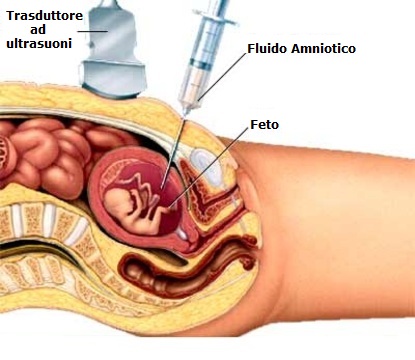 sintomi come la febbre materna, sull’analisi microbiologica del liquido amniotico ottenuto mediante l’amniocentesi, su un esame al microscopio della placenta e del cordone ombelicale. Tuttavia la diagnosi viene fatta principalmente in base a dati clinici dal momento che l’accesso a liquido amniotico o placenta non contaminate richiede una procedura invasiva e pertanto viene evitata. Viene considerata ai fini della diagnosi la presenza di febbre (al di sopra di 38º) e altri due sintomi (collo dell’utero morbido, tachicardia materna o fetale, e perdite maleodoranti). La presenza di fattori di rischio della corioamniotite (soprattutto la rottura delle membrane) rafforza la diagnosi della corioamniotite.
sintomi come la febbre materna, sull’analisi microbiologica del liquido amniotico ottenuto mediante l’amniocentesi, su un esame al microscopio della placenta e del cordone ombelicale. Tuttavia la diagnosi viene fatta principalmente in base a dati clinici dal momento che l’accesso a liquido amniotico o placenta non contaminate richiede una procedura invasiva e pertanto viene evitata. Viene considerata ai fini della diagnosi la presenza di febbre (al di sopra di 38º) e altri due sintomi (collo dell’utero morbido, tachicardia materna o fetale, e perdite maleodoranti). La presenza di fattori di rischio della corioamniotite (soprattutto la rottura delle membrane) rafforza la diagnosi della corioamniotite.
Fra gli esami di laboratorio per madri che non presentano sintomi e che stanno avendo un parto prematuro sono inclusi:
- Analisi del liquido amniotico
- Screening materno per lo streptococco gruppo B (SGB)
- Esami del sangue
- Esami delle urine
Fra gli esami di laboratorio per madri che presentano sintomi febbrili con sospetta corioamniotite sono inclusi:
- Conteggio dei globuli bianchi
- Livelli di proteina C reattiva
- Misura dell’alfa 1-antitripsina
- Livelli di interleuchina 6 e ferritina
Fra gli studi clinici che analizzano il liquido amniotico e le secrezioni uro-genitali sono inclusi:
- Analisi delle culture batteriche
- Conteggio dei leucociti
- Striscio di colorazione gram
- Analisi del ph
- Analisi della concentrazione di glucosio
L’ecografia ad ultrasuoni è utilizzata per verificare il benessere del feto nell’utero.
Villite
La villite non è facilmente rilevabile (senza esami al microscopio) in mancanza di ascessi che possono essere visualizzati tramite un’ecografia.
La villite è comunque connessa ad infezioni della placenta e, pertanto, deve essere considerata come una possibilità qualora la donna presenti le seguenti condizioni cliniche: citomegalovirus, corioamniotite, candida, herpes, streptococco del gruppo B, streptococco del gruppo A, sifilide, toxoplasmosi e clamidia.
Trattamento della corionamniotite e della villite
Corion amniotite
Terapia
La terapia per una donna che ha contratto la corioamniotite include il parto pre-termine e la somministrazione di antibiotici.
La somministrazione tempestiva di antibiotici è essenziale per prevenire complicazioni sia per la madre e che per il feto. Una volta somministrati gli antibiotici il parto cesareo anticipato non è necessario a meno che non siano presenti altre condizioni ostetriche.
La somministrazione per via endovena di ampicillina ogni 6 ore e gentamicina ogni 8-24 ore fino al parto è lo standard stabilito. Qualora venga effettuato un taglio cesareo, viene aggiunta la clindamicina (o metronidazolo) ogni 8 ore. La terapia dovrebbe anche includere la somministrazione di una dose aggiuntiva di antibiotici dopo il parto.
Come terapia di supporto viene inclusa la somministrazione di paracetamolo (acetaminofene) assolutamente importante nella prevenzione di encefalopatia neonatale.
Prevenzione
La prevenzione della corioamniotite è critica. Il parto prematuro è una delle principali cause di corioamniotite: fino al 70% delle donne che hanno un parto pre-termine o prematuro con contrazioni e travaglio sviluppano la corioamniotie. Nonostante questo il parto prematuro è anche una delle conseguenze principali della corioamniotite.
Lo standard seguito per la prevenzione della corioamniotite è la somministrazione di un ampio spettro di antibiotici, che includono in genere l’eritromicina o l’azitromicina, e l’ampicillina per 7-10 giorni (endovena i primi due e poi per via orale). L’induzione al parto non è connessa ad una riduzione dell’infezione materna ma alla necessità di terapia intensiva per il neonato.
Quando è presente una rottura prolungata delle membrane (oltre le 18 ore) al termine gli antibiotici sono sconsigliati ad una madre che presenta lo streptococco B, tuttavia, se non si è a conoscenza di questa presenza, viene consigliata una terapia antibiotica di profilassi.
La terapia antibiotica di profilassi ha dato esiti positivi nella prevenzione della morte, dello sviluppo di malattie croniche ai polmoni e di anomalie al cervello nel neonato nella riduzione di casi di sepsi neonatale e anche per prolungare il tempo per il parto per una donna che abbia avuto una rottura prematura delle membrane in attesa che il travaglio si verifichi in modo naturale.
Villite
La ricerca scientifica ha dimostrato che nei casi di sospetto di villite, la somministrazione di steroidi e aspirina in gravidanza ha dato esiti positivi. La maggior parte delle volte le cause della villite rimangono sconosciute. Tuttavia, dal momento che la villite è collegata ad infezioni della placenta, è necessaria una diagnosi tempestiva e la somministrazione di una terapia adeguata.
Conseguenze delle infezioni delle vie urinarie e della vaginosi batterica non trattate
Infezioni delle vie urinarie:
- Ritardo di crescita intrauterina
- Neonato sottopeso alla nascita
- Rottura prematura delle membrane
- Parto prematuro
- Paralisi cerebrale infantile
- Preeclampsia
- Amnionite
- Anemia
- Morte del feto
Vaginosi batterica:
- Malattia infiammatoria pelvica
- Rottura prematura delle membrane
- Parto prematuro
- Paralisi cerebrale infantile
- Neonato sottopeso alla nascita
- Morte del feto
A causa delle loro conseguenze e complicazioni devastanti è fondamentale che le infezioni delle vie urinarie e la vaginosi batterica vengano correttamente curate in tutte le donne incinta. Tutte le donne in attesa devono essere monitorate e devono essere effettuati gli esami di laboratorio necessari. Alcuni specialisti, come detto sopra, effettuano lo screening per vaginosi batteriche in tutte le donne che hanno avuto parti prematuri.
Malasanità in caso di corionamniotite e villite
Si elencano di seguito i comportamenti che potrebbero costituire casi di negligenza medica:
- Mancata diagnosi e somministrazione di terapia per la corioamniotite
- Mancata diagnosi di parto prematuro e mancanze nel seguire gli standard di prevenzione dell'infezione ascendente
- Mancata diagnosi e terapia di infezioni della placenta
- Mancato monitoraggio della madre e del bambino quando sono presenti i fattori di rischio di corioamniotite e la villite
- Mancato ottenimento del consenso informato della madre sui rischi e le alternative nell’uso di strumenti per il parto operativo come il forcipe e la ventosa
- Deviazioni da parte del medico nel seguire gli standards per il parto sia vaginale che cesareo
Quando sono presenti fattori di rischio di corioamniotite e villite, è essenziale che i medici tengano madre e bimbo sotto osservazione e seguano le linee guida e la terapia per la prevenzione delle infezioni. Se questo non accade, si verifica un caso di negligenza. Quando la negligenza causa lesioni alla madre e al bambino, il medico e la struttura ospedaliera saranno tenuti a risarcirgli sia i danni patrimoniali che quelli morali.
Avvocati con esperienza in malasanità in casi di corionamniotite e villite| Assistenza legale su tutto il territorio nazionale
Se tu o il tuo bambino avete subito lesioni causate dalla corioamniotite o dalla villite, dovresti al più presto rivolgerti ad un avvocato con esperienza in negligenza medica durante la gravidanza.
Rivolgiti a GRDLEX. I nostri avvocati specializzati in lesioni subite a causa di infezioni placentarie non diagnosticate o non trattate dal medico ti diranno, con l’ausilio del nostro staff di medici neonatologi e ginecologi, se potrai aver diritto ad un risarcimento dei danni subiti da te e dalla tua famiglia a causa di errori del personale medico durante la gravidanza, il travaglio o il parto. Lo studio GRDLEX è sito in Roma e segue i propri clienti su tutto il territorio nazionale.
Importante: tutta la procedura non ha alcun costo. Dovrai pagarci solo se e quando otterrai il risarcimento.
Per una consulenza gratuita contatta GRDLEX con una delle seguenti modalità:
- chiama il 06-90281097 oppure
- compila il modulo online oppure
- scrivi ad [email protected]







