COS’E’ LA SPASTICITA’
La spasticità è caratterizzata da un incremento del tono o della tensione muscolare determinato da una lesione localizzata nelle aree del sistema nervoso centrale che controllano i movimenti volontari. Il movimento volontario è controllato attraverso fibre nervose eccitatorie e inibitorie, volte, rispettivamente, ad aumentare e diminuire il tono muscolare. L’incremento della tensione muscolare nel soggetto affetto da spasticità è causato, pertanto, da uno squilibrio tra stimolazione e inibizione di un muscolo o di un gruppo di muscoli, soprattutto perché mancano gli impulsi inibitori. In altre parole, Il comando proveniente dal muscolo (comando volto a determinare la tensione muscolare) è predominante, con conseguente eccesso di tono muscolare (spasticità).
Approssimativamente l’80% delle persone affette da paralisi cerebrale presentano vari gradi di spasticità (paraparesi/ paraplegia, emiparesi/ emiplegia, tetraparesi/tetraplegia, ecc.). La spasticità si può manifestare durante il primo anno di vita ma, più spesso, viene notata solo quando il bambino abbia un’età maggiore. Il soggetto affetto da paralisi cerebrale dovrà sottoporsi a costanti trattamenti e terapie e, a volte, ad interventi chirurgici, quali la rizotomia dorsale selettiva.
La spasticità , interessando i muscoli e le articolazioni, causa movimenti anomali. Le conseguenze della spasticità includono:
- Inibizione del movimento
- Inibizione della crescita muscolare longitudinale
- Inibizione della sintesi proteica all’interno delle cellule muscolari
- Limitata estensibilità dei muscoli durante le attività quotidiane
- Sviluppo di deformazioni muscolari ed articolari
CAUSE
La paralisi cerebrale spastica può essere causata da eventi che avvengono durante il travaglio e il parto come traumi cranici, asfissia neonatale (mancanza di ossigeno al cervello che può essere causata da carenza di carenza di ossigeno nel sangue o da mancato afflusso di sangue al cervello), infezioni o tossine (birilubina) nell’encefalo. La mancanza di ossigeno nell’encefalo è detta ipossemia o ipossia. I principali eventi che possono determinare la paralisi cerebrale spastica sono i seguenti:
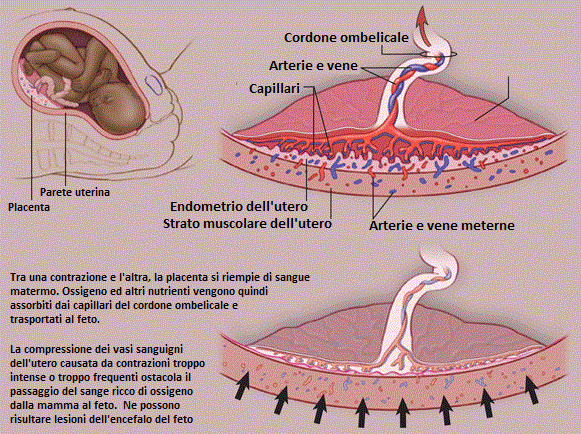
PROLASSO E COMPRESSIONE DEL CORDONE OMBELICALE
Il cordone ombelicale è il collegamento del bambino alla vita. Attraverso il cordone ombelicale, sangue ricco di ossigeno viene trasportato dalla placenta al bambino. Ogni alterazione del normale flusso di sangue e di ossigeno attraverso il cordone ombelicale può determinare al bambino lesioni potenzialmente devastanti, inclusa la paralisi cerebrale infantile.
Il prolasso del cordone ombelicale è una condizione in cui il 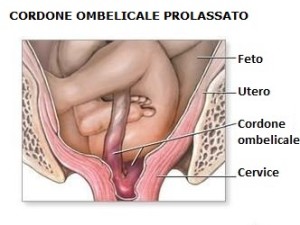 cordone ombelicale discende accanto alla parte del feto che per prima fuoriesce durante il parto. Tale situazione può comportare un’improvvisa e pericolosa riduzione del flusso di sangue (e quindi di ossigeno) che dalla placenta viene trasportato al feto attraverso il cordone ombelicale.
cordone ombelicale discende accanto alla parte del feto che per prima fuoriesce durante il parto. Tale situazione può comportare un’improvvisa e pericolosa riduzione del flusso di sangue (e quindi di ossigeno) che dalla placenta viene trasportato al feto attraverso il cordone ombelicale.
Inoltre, il prolasso del cordone ombelicale può comportare una diminuzione della temperatura del cordone ombelicale stesso.
Il prolasso del cordone ombelicale è frequentemente associato con un’anomala presentazione del bambino. Invece di trovarsi con la testa vicina all’ingresso della pelvi (posizione cefalica), il bambino potrebbe presentarsi con i piedi (posizione podalica) o le natiche rivolti verso l’ingresso della pelvi. Più di rado il bambino potrebbe trovarsi in posizione traversa, cioè con il corpo perpendicolare all’asse maggiore dell’utero.
Il prolasso del cordone ombelicale è anche associato con la artificiale rottura delle membrane, conosciuta anche come aminiotomia.
A causa dell’aumento del rischio di prolasso del cordone ombelicale in caso di aminiotomia, il medico, prima di procedere alla rottura artificiale delle membrane, dovrà determinare se la testa si trovi vicina all’ingresso della pelvi.
Il cordone ombelicale collassato rappresenta un’emergenza ostetrica che può rapidamente determinare lesioni permanenti all’encefalo del bambino a causa delle quali può svilupparsi paralisi cerebrale spastica. Di conseguenza, la tempestiva diagnosi del prolasso del cordone ombelicale è fondamentale al fine di porre in essere le misure necessarie a salvaguardare la salute del bambino, incluso il parto cesareo d’emergenza.
ITTERO ED ECCESSO DI BIRILUBINA
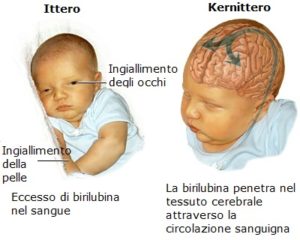
Con il termine “ittero” si indica l’ingiallimento della pelle del neonato causato da eccesso di bilirubina. La bilirubina è una sostanza tossica generata dalla rottura dei globuli rossi. Ove presente nel sangue del bambino in quantità eccessive, la birilubina può oltrepassare la barriera emato-encefalica e provocare una lesione all’encefalo. Tale tipo di lesione, detta anche kernittero, può causare anche paralisi cerebrale spastica, sebbene sia più frequentemente all’origine di altri tipi di paralisi cerebrale.
Elevati livelli sanguigni di bilirubina possono essere facilmente diagnosticati con un semplice esame del sangue. La condizione è anche facilmente trattabile con fototerapia (il bambino viene posizionato sotto delle speciali luci che diminuiscono il livello di bilirubina) e trasfusioni di sangue. Anche la condizione sottostante che causa l’eccesso di bilirubina dovrebbe, se possibile, essere trattata.
Quando nel bambino affetto da ittero si verificano i segni del kernittero, è probabile che si stia verificando un danno encefalico. Di conseguenza, dovrebbe essere adottato un immediato trattamento al fine di evitare al bambino lesioni irreversibili.
INFEZIONI
Streptococco del gruppo B: è un tipo di batterio che si trova 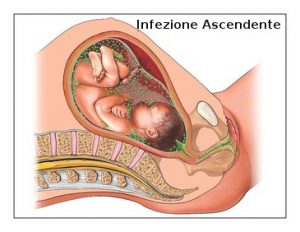 nel tratto genitale e nell’intestino che può essere estremamente pericoloso nel caso di infezione della gestante. Lo streptococco del gruppo B, se non trattato o trattato impropriamente, può determinare condizioni, quali pneumonia, sepsi, meningite e paralisi cerebrale spastica, che possono mettere in pericolo la vita stessa del bambino. L’esame per diagnosticare l’infezione è molto semplice: Il medico utilizza un tampone (Q-tip) per acquisire un campione dal retto e dalla vagina. Dal momento che lo streptococco del gruppo B può determinare gravi lesioni del bambino, e poiché un’alta percentuale di donne in gravidanza è affetta da tale tipo di infezione, è raccomandato che tutte le gestanti siano sottoposte al test per lo streptococco del gruppo B tra la 35ª e la 37ª settimana di gravidanza.
nel tratto genitale e nell’intestino che può essere estremamente pericoloso nel caso di infezione della gestante. Lo streptococco del gruppo B, se non trattato o trattato impropriamente, può determinare condizioni, quali pneumonia, sepsi, meningite e paralisi cerebrale spastica, che possono mettere in pericolo la vita stessa del bambino. L’esame per diagnosticare l’infezione è molto semplice: Il medico utilizza un tampone (Q-tip) per acquisire un campione dal retto e dalla vagina. Dal momento che lo streptococco del gruppo B può determinare gravi lesioni del bambino, e poiché un’alta percentuale di donne in gravidanza è affetta da tale tipo di infezione, è raccomandato che tutte le gestanti siano sottoposte al test per lo streptococco del gruppo B tra la 35ª e la 37ª settimana di gravidanza.
Corioamniotite: è un’infezione del liquido amniotico e delle membrane che circondano il feto. È causata da batteri, quali lo streptococco del gruppo B, provenienti dalla vagina o dall’ano della gestante. Quando l’infezione si propaga nell’utero si verifica un responso infiammatorio che può causare al bambino lesioni encefaliche e paralisi cerebrale spastica.
Infezione del tratto urinario: è l’infezione localizzata nell’apparato urinario della gestante. Tale infezione può interessare i reni e/o la vescica. L’infezione della vescica non trattata o trattata non correttamente può causare infezione ai reni o parto prematuro. Le donne incinta sono particolarmente soggette al rischio di infezione del tratto urinario tra la sesta e la 24ª settimana di gestazione.
Vaginosi batterica: è l’infezione vaginale più diffusa nelle donne in stato di gravidanza. Approssimativamente un quinto delle gestanti contrae tale tipo di infezione. La vaginosi batterica e le infezioni del tratto urinario della gestante devono essere tempestivamente diagnosticate e correttamente trattate. In mancanza, l’infezione può penetrare nell’utero di infettare il feto. Le infezioni sono associate ad un aumento del rischio di prematura rottura delle membrane (la quale può, a sua volta, causare corioamniotite) e di parto prematuro. Sia la rottura prematura delle membrane che il parto prematuro sono fattori di rischio di paralisi cerebrale. L’infezione del tratto urinario, a volte, è asintomatica.
USO DEL FORCIPE E DELLA VENTOSA OSTETRICA
L’uso inappropriato della ventosa ostetrica e del forcipe può causare emorragie encefaliche, contusioni cerebrali, compressioni del cranio con conseguenti modifiche del flusso sanguigno e fratture del cranio. Ciascuno di tali eventi può causare lesioni encefaliche che, a loro volta, possono causare convulsioni, epilessia, encefalopatia ipossico ischemica e paralisi cerebrale spastica.
EMORRAGIE INTRACRANICHE
Durante la gravidanza e il parto, a volte, possono verificarsi emorragie intracraniche causate da traumi cranici del bambino. A volte, le emorragie sono particolarmente gravi ed esitano in paralisi cerebrale spastica. Spesso, le emorragie intracraniali vengono causate da errori commessi dal personale medico che assiste al travaglio e al parto. L’emorragia intracraniale si riferisce ad ogni raccolta di sangue verificatasi all’interno del cranio. I tipi di emorragia intracraniale idonei a causare paralisi cerebrale spastica sono i seguenti:
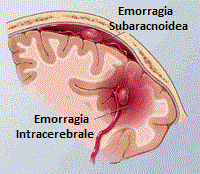
- Emorragia cerebrale: è una forma di ictus in cui si
 verifica una raccolta di sangue all’interno dell’encefalo.
verifica una raccolta di sangue all’interno dell’encefalo. - Emorragia subaracnoidea: si verifica quando la raccolta di sangue è localizzata nello spazio subaracnoideo, cioè nell’area compresa tra le due membrane che coprono l’encefalo. Tale tipo di emorragia, normalmente, si verifica nei nati a termine e produce convulsioni, letargia e periodi di apnea.
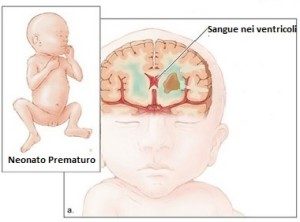
- Emorragia intraventricolare: è un’emorragia localizzata nel sistema ventricolare dell’encefalo (le aree in cui è prodotto il fluido spinale). E’ il tipo più grave di emorragia intracranica e si verifica, usualmente, nei nati prematuri. Ciò è dovuto al fatto che i vasi sanguigni dell’encefalo del bambino prematuro non sono completamente sviluppati e sono molto deboli. L’emorragia interventricolare può essere causata da traumi fisici subiti durante il parto.
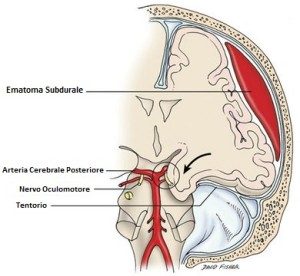
- Emorragia subdurale o ematoma subdurale: si verifica in conseguenza della rottura di uno o più vasi sanguigni localizzati nello spazio subdurale ( l’area tra superficie dell’encefalo ed il sottile strato di tessuto che separa le encefalo stesso dal cranio). La rottura dei vasi sanguigni è, normalmente, causata da complicazioni avvenute durante il parto. A tale tipo di emorragia sono associati convulsioni, alti livelli di bilirubina nel sangue, mancanza del riflesso di Moro ed emorragie oculari.
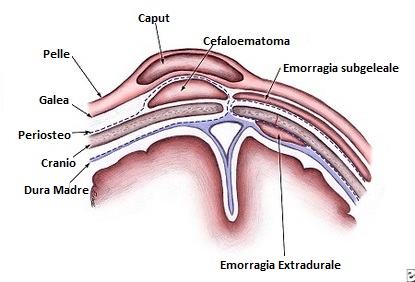
- Cefaloematoma. È un’emorragia che si verifica tra il cranio e il cuoio capelluto. E diagnosticabile alcune ore dopo la nascita e può durare da due settimane a qualche mese.
CAUSE DI EMORRAGIA INTRACRANICA
I fattori che possono causare emorragia intracraniale e, di conseguenza, paralisi cerebrale spastica includono:
- Il bambino è di dimensioni troppo elevate per la sua età gestazionale (macrosomia)
- La madre ha una pelvi troppo piccola o la testa del bambino è troppo grande per passare attraverso la pelvi stessa (sproporzione cefalopelvica)
- Presentazioni anomale (podalica o facciale)
- Traumi da prolungamento di travaglio
- Variazioni anomale della pressione sanguigna
- Encefalopatia ipossico ischemica (lesioni encefaliche determinate dalla riduzione di sangue e di ossigeno nell’encefalo)
Come illustrato sopra, il neonato può subire importanti lesioni encefaliche a causa di interventi posti in essere dal personale medico che assiste al parto. L’uso improprio di forcipe e ventosa ostetrica sono cause ben note di emorragia intracranica. Inoltre, tecniche di parto inidonee ( eccessiva rotazione o tiraggio della testa del neonato) possono causare emorragia intracranica e paralisi cerebrale spastica.
CONTRAZIONI ED IPERSTIMOLAZIONE
Traumi idonei a causare lesioni encefaliche possono anche verificarsi dell’effetto cumulativo di periodi prolungati di contrazioni e spinte, in particolare nei casi di sproporzione cefalo-pelvica e macrosomia. In tali situazioni, si ricorre spesso l’uso di cytotec ed ossitocina al fine di evitare il parto cesareo.
L’eccessivo uso di ossitocina può causare contrazioni di intensità e frequenza troppo elevate, con conseguente riduzione della capacità della placenta di far fronte alla fornitura di ossigeno necessaria al feto. L’eccessiva frequenza e forza delle contrazioni è detta “iperstimolazione”. Quando l’iperstimolazione impedisce il flusso di ossigeno nella placenta, può verificarsi una diminuzione di ossigeno nell’encefalo del feto tale da poter causare paralisi cerebrale spastica.
Inoltre, quando le contrazioni eccessive associate all’iperstimolazione determinano una lacerazione, parziale o completa, dell’utero, può verificarsi la rottura dell’utero stesso. In caso di rottura dell’utero è necessario adottare il parto cesareo d’urgenza al fine di evitare ischemia, traumi e paralisi cerebrale spastica. L’ossitocina è anche associata ad un aumento dell’incidenza di fattori, quali emorragia, embolia di liquido amniotico (embolia amniotica), liquido amniotico tinto di meconio ed aumento dell’uso di forcipe ventosa ostetrica, ciascuno dei quali può causare al bambino lesioni tali da determinare la paralisi cerebrale spastica.
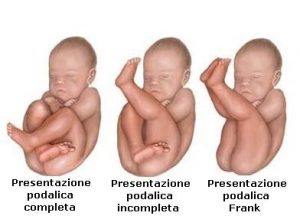
PARTO PODALICO (PRESENTAZIONE PODALICA)
La presentazione podalica si ha quando il bambino entra nel canale del parto con i glutei o con i piedi invece che con la testa. Sebbene il parto vaginale sia possibile anche in caso di presentazione podalica, alcuni fattori fetali materni possono incidere sul livello di sicurezza del parto podalico vaginale. La maggior parte dei bambini podalici necessitano di essere partoriti attraverso il taglio cesareo. All’inizio del travaglio, il bambino può essere rivolto sia verso il lato destro che verso il lato sinistro della schiena della madre. Il ritardo nella discesa del feto è un fondamentale segno di possibili problemi di espulsione della testa fetale. In tale situazione può, inoltre, verificarsi il prolasso del cordone ombelicale. Tale fenomeno è dovuto al fatto che nel parto podalico la parte inferiore del bambino non riempie completamente lo spazio fornito dalla dilatazione cervicale. Quindi, quando le acque si rompono, è possibile che il cordone ombelicale prolassi e venga compresso dal corpo del bambino.Tale complicazione determina una grave riduzione del flusso dell’ossigeno al bambino e la conseguente necessità di far partorire il bambino immediatamente (di norma attraverso il taglio cesareo) al fine di consentire al bambino di ossigenarsi attraverso la respirazione. Ove il parto sia eseguito in ritardo, l’encefalo del bambino può subire importanti lesioni. Inoltre, possono verificarsi lesioni del cranio ed encefalo del bambino a causa del rapido passaggio della testa del bambino attraverso la pelvi della madre. La forte pressione esercitata sull’addome del bambino può anche determinare lesioni dei suoi organi.
DISTACCO DELLA PLACENTA
Il distacco della placenta si verifica quando la placenta si separa dall’utero prima che il bambino sia partorito. La placenta, attraverso il cordone ombelicale, fornisce al bambino sangue ricco di ossigeno. Se la placenta si distacca, la gestante può subire un’importante emorragia, con conseguente diminuzione della fornitura di sangue (e quindi di ossigeno) necessaria per il bambino. La mancanza di ossigeno così determinatasi può causare al bambino lesioni encefaliche, paralisi cerebrale spastica o anche il decesso.
Il battito cardiaco del bambino deve essere monitorato elettronicamente durante il travaglio e il parto. Il monitoraggio è particolarmente importante in caso si sospetti il distacco della placenta. Quando il bambino ha carenza di ossigeno, il monitor fetale registra anomalie del battito cardiaco. In tali casi si parla di sofferenza fetale. Normalmente, al fine di scongiurare il verificarsi di lesioni all’encefalo del bambino in caso di distacco della placenta, il parto cesareo è la migliore delle opzioni. Il personale che assiste al parto deve diagnosticare tempestivamente il distacco della placenta e far partorire il bambino il più presto possibile al fine di evitare che il bambino vada in sofferenza.
GRAVIDANZA OLTRE TERMINE
Se il parto avviene successivamente al termine previsto, cioè oltre la 41ª o 42ª settimana di gestazione, vi è un’importante rischio che si verifichino lesioni encefaliche. In generale, più la gravidanza si protrae oltre la 40ª settimana, maggiori sono i rischi per il bambino. La ricerca suggerisce che, in considerazione dell’incremento di morte fetale e lesioni associati a parti effettuati dalla 42ª settimana in poi, sarebbe consigliabile indurre il travaglio alla 40ª o 41ª settimana piuttosto che far continuare la gravidanza.
Le complicanze che possono verificarsi, sia per il bambino che per la madre, se la gravidanza continua oltre il normale periodo gestazionale, sono numerose. Se da un lato alcune complicanze possono risolversi facilmente, altre possono esitare in condizioni normative permanenti come la paralisi cerebrale spastica. Tali complicanze includono:
Sindrome da postmaturità: si verifica approssimativamente nel 20% delle gravidanze post-termine ed è causata da disfunzioni della placenta che possono determinare sofferenza fetale ed ipossia. Le complicazioni associate alla sindrome da postmaturità includono:
- Insufficienza utero placentare. In tale evenienza, il rischio maggiore per il bambino discende dal fatto che la placenta raggiungere la sua grandezza massima intorno alla 37ª settimana della gestazione. Successivamente alla 37ª settimana, la superficie della placenta inizia a deteriorarsi e la sua capacità funzionale peggiorare, con conseguente diminuzione della capacità della placenta stessa di fornire sangue ricco di ossigeno al bambino. Ciò determina il rischio che il bambino possa subire lesioni encefaliche dovute a carenza di ossigeno e sviluppare paralisi cerebrale spastica.
- Sofferenza fetale / Tracciato patologico del battito fetale. Se il feto non riceve sufficiente ossigeno durante il parto, il tracciato del battito indicherà una situazione di sofferenza cardiaca. Nelle gravidanze post termine, vi è un maggiore rischio di sofferenza fetale e traumi dovuti all’alta incidenza della compressione del cordone ombelicale. È quindi fondamentale che il personale medico che assiste il parto presti particolare attenzione ai risultati del monitoraggio del battito del feto.
- Aspirazione di meconio/asfissia. A volte, la sofferenza fetale e l’avanzata età gestazionale possono indurre un movimento dell’intestino del feto e causare l’espulsione di feci (meconio) da parte del feto stesso. In alcuni casi, il feto può inalare nei polmoni liquido amniotico misto a meconio. Ciò può determinargli traumi alle vie respiratorie, irritazione, ostruzione delle vie aeree, infezioni, difficoltà a raggiungere una normale espansione dei polmoni, encefalopatia ipossico ischemica e paralisi cerebrale spastica.
- Macrosomia. In caso di gravidanza oltre termine, le dimensioni del feto possono diventare notevoli. Ciò può rendere particolarmente traumatico il parto vaginale ed indurre il personale medico che assisteal parto ad utilizzare il forcipe o la ventosa ostetrica, con conseguente aumento del rischio di traumi cranici, emorragie intracraniche e paralisi cerebrale spastica. La macrosomia è associata anche ad un aumento del rischio di prolungamento del travaglio che, a sua volta, aumenta le possibilità che si verifichi una lesione encefalica.
- Oligoidramnio. Il liquido amniotico circonda e protegge il feto durante la gravidanza. Inizialmente, il liquido è composto da acqua. Intorno alla 20ª settimana, risulta composto principalmente da urina fetale. Il feto inghiotte e, a volte, inala il liquido amniotico. Ciò aiuta la maturazione dei polmoni del feto stesso. Si parla di oligoidramnio quando si verifica un’inaspettata diminuzione del quantitativo di liquido amniotico. L’oligoidramnio può causare complicazioni quali la compressione del cordone ombelicale e la paralisi cerebrale spastica.
PREECLAMPSIA
La preeclampsia è una condizione caratterizzata da alta pressione sanguigna della gestante. La preeclampsia causa problemi ai vasi sanguigni della placenta e può essere di tipo lieve, moderato o grave. Spesso, la gestante affetta da preeclampsia lieve o moderata può rapidamente peggiorare verso un tipo più grave. La preeclampsia non diagnosticata o non correttamente trattata può evolversi in eclampsia, una condizione associata ad un significativo tasso di mortalità materna e di lesioni cerebrali del feto, inclusa la paralisi cerebrale spastica.
Nei casi in cui la preeclampsia non sia diagnosticata o correttamente trattata si verifica, normalmente, una diminuzione del flusso sanguigno dalla placenta al feto, con conseguente riduzione del quantitativo di sangue ricco di ossigeno necessario al feto stesso. Nei casi di preeclampsia moderata e grave, possono verificarsi riduzioni del liquido amniotico (oligoidramnio), restrizioni della crescita intrauterina del feto e distacco dalla placenta. Ciascuna di tali condizioni può causare paralisi cerebrale spastica.
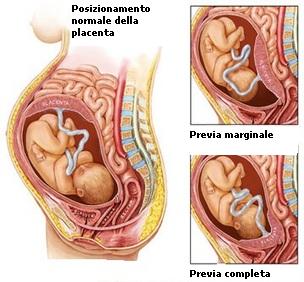
PLACENTA PREVIA
La placenta previa è una condizione in cui la placenta copre, totalmente o parzialmente, l’apertura della cervice. La placenta emorragica è caratterizzata da emorragie indolore durante il terzo trimestre di gestazione. Spesso, l’emorragia si verifica in concomitanza delle variazioni della cervice e delle relative contrazioni uterine che, normalmente, si verificano con l’avanzamento della gravidanza verso il terzo trimestre. Quando l’apertura della cervice diventa più larga e/o si verifica attività uterina, la placenta previa può diventare emorragica causando emorragie alla gestante.Di conseguenza, il ginecologo deve monitorare attentamente la gestante affetta da placenta previa ed eseguire il parto cesareo ben prima che ogni attività uterina o relative variazioni della cervice si verifichino. Dal momento che la placenta previa completa copre l’apertura cervicale, il parto vaginale può avere rischi elevatissimi. E’ riconosciuto che la placenta previa può causare emorragie mortali in meno di 15 minuti e che l’estensione dell’emorragia associata con la placenta previa stessa è, spesso, non prevedibile. Inoltre, poiché il volume della circolazione sanguigna del feto è molto basso, l’emorragia fetale associata con la placenta previa è particolarmente pericolosa, potendo comportare al feto, se non correttamente trattata, encefalopatia ipossico ischemica, paralisi cerebrale spastica od anche la morte.
CORDONE OMBELICALE AVVOLTO ATTORNO AL COLLO
È possibile che, durante la gravidanza, il cordone ombelicale si avvolga intorno al collo del feto. In alcuni casi, tale evento può causare ischemia, ipossia, ritardo dello sviluppo e paralisi cerebrale spastica. Il cordone ombelicale attorno al collo può determinare ipossia (mancanza di ossigeno) per le seguenti ragioni: 1) la pressione del cordone attorno al collo impedisce al flusso sanguigno di passare attraverso l’arteria del collo e di giungere alla testa; 2) i vasi sanguigni del cordone stesso vengono compressi a causa dello stretto avvolgimento su se stesso o attorno al collo del bambino.
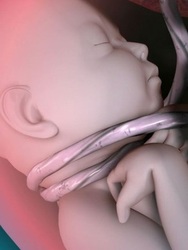
Il cordone ombelicale avvolto attorno al collo è associato al decesso del feto, a compromissioni della crescita fetale, a liquido amniotico tinto di meconio, ad un aumento del tasso di anomalie del battito fetale durante il parto, ad acidemia dell’arteria ombelicale e a paralisi cerebrale spastica.
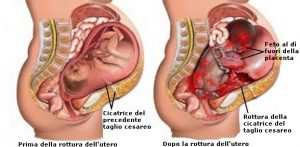
ROTTURA DELL’UTERO
La rottura dell’utero è una condizione potenzialmente mortale sia per la madre che per il bambino che si verifica nel caso in cui la pressione determinata dalle contrazioni uterine durante il tentativo di parto vaginale causa una lacerazione dell’utero, con possibile espulsione del bambino nell’addome della partoriente. In caso di rottura dell’utero, in particolare in quei casi in cui il personale medico ometta di diagnosticarne il rischio o di adottare tempestivamente le misure necessarie, possono verificarsi il decesso della gestante o del feto o ipossia del feto con conseguenti lesioni encefaliche. Sebbene la rottura dell’utero, a volte, possa svilupparsi come risultato di una lesione o di un trama preesistente, si è concordi nel ritenere che la causa più comune della condizione sia l’apertura della cicatrice di un precedente taglio cesareo. In particolare, l’induzione o l’aumento del travaglio durante il parto vaginale successivo ad un precedente parto cesareo è associato ad un maggiore rischio di rottura dell’utero. La ricerca ha indicato che nei casi di somministrazione di ossitocina nelle gestanti che abbiano precedentemente partorito mediante taglio cesareo, si verifica un aumento del rischio di rottura dell’utero.
Nel caso di rottura dell’utero, la conseguente emorragia materna deve essere tempestivamente controllata ed il feto estratto il più velocemente possibile al fine di evitare ipossia, ischemia, traumi e paralisi cerebrale spastica.
SPROPORZIONE CEFALO-PELVICA
La sproporzione cefalo-pelvica si verifica quando la testa del bambino o il suo corpo siano di dimensioni troppo elevate per passare attraverso la pelvi materna. In primo luogo, il ginecologo potrà ottenere informazioni circa il tipo e le dimensioni della pelvi materna attraverso la radiografia. Attraverso l’uso di ultrasuoni potranno essere ottenuti dati in ordine alla misura e al posizionamento della testa fetale. Il ginecologo deve identificare i fattori di rischio di sproporzione cefalo-pelvica prima dell’inizio del travaglio. I fattori di rischio includono:
- Pelvi materna di piccole dimensioni
- Macrosomia
- Testa fetale di grande dimensione
- Gestante affetto da diabete o da diabete gestazionale
- Gravidanza oltre termine
- Età della gestante superiore a 35 anni
La misura da adottare in relazione alla sproporzione cefalo-pelvica è il parto cesareo. A volte, può essere necessario pianificare in anticipo il parto del bambino. Quando la sproporzione cefalo-pelvica è presente, il tentativo di parto vaginale può determinare traumi che possono esitare in paralisi cerebrale spastica.
Alcuni degli errori che il ginecologo e/o l’ostetrico possono commettere durante il parto e dai quali possono derivare traumi al feto sono i seguenti:
- Ossitocina: il ginecologo può reagire ad una situazione di sproporzione cefalo-pelvica somministrando ossitocina che, come detto sopra, può causare contrazioni con una forza e con una frequenza eccessive, con conseguente ipossia, ischemia e paralisi cerebrale spastica.
- Prolungamento del travaglio: il ginecologo potrebbe consentire che il travaglio si protragga per un periodo troppo lungo. Il travaglio è una situazione traumatica per il feto, e se prolungato, può causare ipossia ed ischemia e paralisi cerebrale spastica.
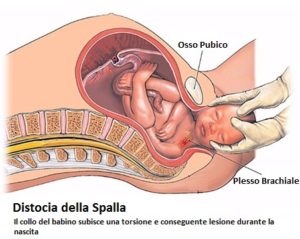
- Distocia della spalla: In caso di sproporzione cefalo-pelvica aumenta il rischio che si verifichi distocia della spalla, una situazione che, oltre alla lesione del plesso brachiale, può determinare ipossia e paralisi cerebrale spastica.
- Prolasso del cordone ombelicale: nel caso di mancanza di spazio nell’utero a causa di macrosomia del feto o delle dimensioni ridotte della pelvi, è maggiormente probabile che si verifiche il prolasso del cordone ombelicale, con conseguente rischio di ipossia e paralisi cerebrale spastica.
ROTTURA PREMATURA DELLE ACQUE
La rottura prematura delle membrane fetali (rottura prematura delle acque) è una pericolosa condizione che può causare sofferenza fetale ed altre complicazioni prima del travaglio, intorno alla fine del terzo trimestre della gestazione. Senza la protezione di liquido amniotico, il feto è soggetto a rischio di infezioni batteriche, parto prematuro ed altre complicazioni traumatiche che possono causare paralisi cerebrale spastica. Le complicazioni associate alla rottura prematura delle acque includono:
- Prolasso del cordone ombelicale
- infiammazione ed infezione delle membrane fetali (corioamniotite)
- Infezioni da streptococco del gruppo B, infezioni del tratto urinario, vaginosi batterica ed encefalite da herpes simplex.
- Parto prematuro ed ipossia
Avvocati per paralisi cerebrale infantile causata da malasanità
Se al tuo bambino è stata diagnosticata una paralisi cerebrale oppure se ritieni che il tuo bambino possa avere i sintomi della paralisi cerebrale, contatta lo studio legale GRDLEX oggi stesso per una consulenza gratuita. I nostri avvocati specializzati in lesioni perinatali, con l’assistenza dei medici specialisti del nostro staff (ginecologo, neonatologo e neuropsichiatra infantile) possono stabilire se la paralisi cerebrale diagnosticata al tuo bambino sia la conseguenza della negligenza o imperizia del medico o della struttura ospedaliera e aiutarti a ottenere il risarcimento per i danni patrimoniali e non patrimoniali, necessario per garantire tutte le cure di cui il tuo bambino avrà bisogno nel corso della sua vita.
La procedura non ha alcun costo iniziale e pagherai solo a risarcimento ottenuto.

 verifica una raccolta di sangue all’interno dell’encefalo.
verifica una raccolta di sangue all’interno dell’encefalo.