La Paralisi Cerebrale Infantile può essere causata da molteplici errori commessi sia dal personale medico che avrebbe dovuto assistere la gestante ed il feto durante la gravidanza e il parto (ginecologi, ostetrici, infermieri), sia dai medici avrebbero dovuto assistere il neonato subito dopo il parto e durante il ricovero nel “nido” e nel reparto di terapia intensiva neonatale (neonatologi). Gli errori possono essere commessi nella diagnosi e nel trattamento dei seguenti fattori di rischio:
Errori prima del parto o durante il parto
Sofferenza fetale e ritardo nell'esecuzione del parto cesareo
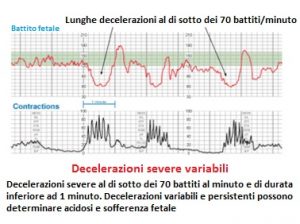 Quando dal tracciato cardiotocografico risultino anomalie del battito cardiaco fetale tali indicare una grave carenza dell’apporto di ossigeno nel feto, è necessario eseguire immediatamente il parto cesareo al fine consentire al bambino di assumere ossigeno attraverso la respirazione polmonare. Studi scientifici rivelano che quando si decide di far nascere un bambino tramite parto cesareo, il parto deve avvenire entro 18 minuti o meno, nella maggior parte dei casi. In caso di prolasso del cordone ombelicale il parto deve avvenire in tempi più brevi. Spesso i medici cercano di far nascere i bambini in modo naturale e non ricorrono al cesareo abbastanza in fretta, o, non hanno l’esperienza o l’equipaggiamento necessario per eseguire in tempi brevi il parto cesareo. Quando il parto cesareo non viene eseguito in fretta, la carenza di ossigeno può protrarsi per un periodo eccessivamente lungo e causare al feto danni cerebrali.
Quando dal tracciato cardiotocografico risultino anomalie del battito cardiaco fetale tali indicare una grave carenza dell’apporto di ossigeno nel feto, è necessario eseguire immediatamente il parto cesareo al fine consentire al bambino di assumere ossigeno attraverso la respirazione polmonare. Studi scientifici rivelano che quando si decide di far nascere un bambino tramite parto cesareo, il parto deve avvenire entro 18 minuti o meno, nella maggior parte dei casi. In caso di prolasso del cordone ombelicale il parto deve avvenire in tempi più brevi. Spesso i medici cercano di far nascere i bambini in modo naturale e non ricorrono al cesareo abbastanza in fretta, o, non hanno l’esperienza o l’equipaggiamento necessario per eseguire in tempi brevi il parto cesareo. Quando il parto cesareo non viene eseguito in fretta, la carenza di ossigeno può protrarsi per un periodo eccessivamente lungo e causare al feto danni cerebrali.
Cordone ombelicale avvolto attorno al collo
ll cordone ombelicale trasporta al feto sangue ricco di ossigeno proveniente dalla placenta. In caso avvolgimento intorno al collo, il cordone può rimanere compresso durante il parto, con conseguente interruzione del flusso dalla placenta al bambino e conseguente ipossia (diminuzione dell’ossigeno) o determinare, quando l’avvolgimento è molto stretto, una riduzione del flusso sanguigno dell’arteria carotidea.
Il cordone ombelicale avvolto intorno al collo può essere diagnosticato con un’ecografia che visualizzi il collo fetale da vari angoli. L’attendibilità dell’ecografia tende ad essere del 70% per quelle in bianco e nero e dell’83-97% per quelle a colori.
Il ginecologo, in caso di diagnosi di cordone avvolto attorno al collo deve eseguire una serie di manovre (tecnica di Somersault) volte a facilitare la fuoriuscita del feto. Il feto dovrà essere strettamente monitorato al fine di ordinare un parto cesareo d’urgenza in caso di sofferenza fetale.
Rottura dell'utero
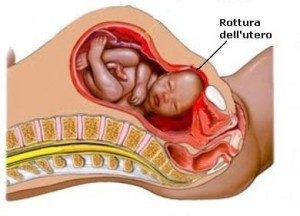 Si verifica quando l’utero si lacera e si apre e può determinare il riversamento del bambino nell’addome materno. Quando l’utero si rompe, la mamma potrebbe perdere talmente tanto sangue da privare il bambino di sangue ricco di ossigeno. La rottura dell’utero può anche provocare un’interruzione della circolazione a livello della placenta o del cordone ombelicale provocando una carenza di ossigeno nel bambino. Le donne che si sottopongono a parto vaginale dopo parto cesareo corrono un rischio maggiore di rottura dell’utero.
Si verifica quando l’utero si lacera e si apre e può determinare il riversamento del bambino nell’addome materno. Quando l’utero si rompe, la mamma potrebbe perdere talmente tanto sangue da privare il bambino di sangue ricco di ossigeno. La rottura dell’utero può anche provocare un’interruzione della circolazione a livello della placenta o del cordone ombelicale provocando una carenza di ossigeno nel bambino. Le donne che si sottopongono a parto vaginale dopo parto cesareo corrono un rischio maggiore di rottura dell’utero.
Corioamniotite e villite
La corioamniotite è un’infezione delle membrane fetali (chiamate anche corion) causata da un batterioproveniente dalla vagina. La risalita del batterio avviene solitamente in caso di travaglio prolungato e rottura delle membrane (rottura delle acque) sebbene si possa verificare anche con le membrane intatte.
Il ginecologo deve tempestivamente diagnosticare e trattare la corioamniotite al fine di evitare che possa causare la villite. In caso contrario, il bambino potrebbe subire verificare conseguenze devastanti quali ipossia, meningite, encefalopatia ipossico ischemica (neonatale), paralisi cerebrale infantile.
Diabete gestazionale
Il diabete gestazionale è una condizione in cui il diabete viene diagnosticato per la prima volta durante la gravidanza. E’ una delle patologie più comuni in gravidanza e si riscontra, secondo indagini recenti, nel 16% delle donne incinta in Italia. Il diabete gestazionale si manifesta in genere a metà della gravidanza, quando il corpo non riesce a produrre ed utilizzare abbastanza insulina (ormone necessario per convertire gli zuccheri presenti nel sangue in energia).
Se, invece, il diabete gestazionale viene diagnosticato in ritardo o non viene adottata una terapia efficace, la mamma rischia di avere ad una serie di complicanze, tra le quali la più comune è la macrosomia (ovvero un eccessivo sviluppo del feto rispetto alla sua età gestazionale, con peso alla nascita superiore ai 4-4,5 kg), la quale è associata, oltre che al rischio di distocia della spalla e di lesioni del plesso brachiale, al rischio di ipossia, ischemia e conseguente paralisi cerebrale infantile. Le donne affette da diabete gestazionale devono essere, pertanto, continuamente monitorate dal ginecologo, che deve prescrivere una terapia adeguata.
Distacco della placenta
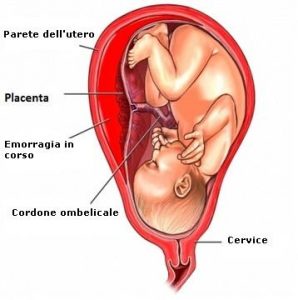
E’ la separazione prematura della placenta dalla parete dell’utero. Quando la placenta si separa si verificano emorragie nella mamma e un’interruzione, totale parziale, del collegamento tra la circolazione materna e la placenta stessa (e il cordone ombelicale), con conseguente diminuzione del flusso di sangue ricco di ossigeno verso il bambino. L’emorragia può avere conseguenze gravissime (morte o lesioni cerebrali) non solo per il feto ma anche per la mamma (morte, scompenso cardiaco, blocco renale). A volte, l’emorragia è evidente a causa della fuoriuscita di sangue dalla vagina. In altri casi, a causa del posizionamento del bambino nell’utero, il sangue non fuoriesce rendendo più difficile la diagnosi.
I medici devono essere in grado diagnosticare il distacco della placenta prima che esso possa causare lesioni alla madre e al bambino. Il personale medico del pronto soccorso, l’ostetrica o il ginecologo devono saper individuare i fattori di rischio di distacco della placenta e diagnosticare il distacco della placenta anche quando non vi siano segni esterni di emorragia. Effettuata la diagnosi, il ginecologo deve tempestivamente effettuare un parto cesareo d’urgenza al fine di salvare la vita del bambino e della mamma.
Errori nell'uso di ossitocina
L’ossitocina (farmaco)è la forma sintetica dell’ormone ossitocina ed è utilizzata per aumentare le contrazioni materne al fine di velocizzare il travaglio. A volte, l’ossitocina può causare contrazioni troppo frequenti ed intense (iperstimolazione). L’iperstimolazione determina un‘eccessiva pressione sui vasi sanguigni della placenta con conseguente riduzione del flusso di sangue ricco di ossigeno verso il feto, encefalopatia ipossico ischemica e paralisi cerebrale infantile. L’iperstimolazione può anche causare un’eccessiva pressione sulla testa del feto con conseguenti traumi ed emorragie e rischio di sviluppare paralisi cerebrale infantile.
Il personale medico che assiste al parto, in caso di somministrazione di ossitocina, deve limitarne la somministrazione a casi di parto indotto d’emergenza; usarne dosi contenute, soprattutto all’inizio del trattamento; monitorare il battito del feto costantemente e, in caso di rilevamento di sofferenza fetale, eseguire il parto cesareo d’urgenza; non somministrare ulteriore ossitocina se il livello delle contrazioni è torna ad essere accettabile (una contrazione ogni 2-3 minuti edi durata tra gli 80 e 90 secondi); non somministrare ulteriore ossitocina ed eseguire il parto cesareo quando, nonostante il livello delle contrazioni sia tornato ad essere accettabile, il travaglio non proceda in maniera regolare.
Gravidanza oltre il termine
La placenta, dopo la 37ª settimana, inizia a deteriorarsi e a non essere più in grado di fornire al bambino sangue ricco di ossigeno. Quando il bambino rimane nel grembo materno oltre la 40ª settimana di gestazione, può verificarsi la sindrome da post maturità, associata ad Ipoglicemia, Riduzione dell’apporto di ossigeno al feto, Convulsioni, Infezioni e problemi motori come la Paralisi cerebrale infantile. Anche nel caso di gravidanze senza complicazioni, è consigliabile ricorrere al parto indotto entro la 40ma-41ma settimana di gestazione. In mancanza il bambino potrebbe riportare la serie di gravi complicazioni sopra elencate.
Placenta previa
Si ha quando la placenta, durante gli ultimi stadi della gravidanza, ostruisce, parzialmente o totalmente, l’apertura del canale del parto. Se la placenta previa è presente al momento del parto, le contrazioni e il parto vaginale potrebbero causare, improvvisamente, emorragie talmente abbondanti da mettere sia la mamma che il bambino in pericolo di vita. Il feto, a causa dell’ipossia determinata dal ridotto afflusso di sangue, potrebbe subire danni cerebrali e conseguente paralisi cerebrale infantile.
Al fine di evitare la concretizzazione dei rischi connessi alla placenta previa il ginecologo è tenuto a riconoscerne i sintomi e i fattori di rischio, ad effettuarne tempestivamente la diagnosi (mediante ecografia o risonanza magnetica nucleare) e ad effettuarne un trattamento adeguato. Nei casi in cui il feto abbia un età gestazionale superiore alle 37 settimane e la gestante sia in travaglio o siano presenti emorragie, è necessario effettuare il parto cesareo d’urgenza. In caso di placenta previa, il feto deve essere costantemente monitorato al fine eseguire immediatamente il parto cesareo in caso di rilevamento di segni di asfissia.
Preeclampsia ed eclampsia
E’ una condizione caratterizzata da alta pressione sanguigna (ipertensione) della gestante ed associata ad una ostruzione o lesione dei vasi sanguigni della placenta che forniscono al bambino, tramite il cordone ombelicale, sangue ricco di ossigeno. La conseguente diminuzione del flusso di sangue verso il feto può determinare nel feto stesso una diminuzione dell’ossigeno, che, a sua volta, può causare rallentamento della crescita intrauterina, parto prematuro e difficoltà respiratorie per il neonato. Il parto prematuro, in particolare, è associato a gravi complicazioni, compresa la paralisi cerebrale infantile determinata da leucomalacia periventricolare. La preeclampsia è associata anche ad un aumento del rischio di distacco della placenta e, conseguentemente, di paralisi cerebrale infantile causata da encefalopatia ipossico ischemica. In ultimo, la preeclampsia può evolversi in Eclampsia (preeclampsia con convulsioni), la quale, se non curata, può causare danni permanenti al cervello e ad altri organi vitali, oltre che la morte del bambino e della mamma.
In caso di preeclampsia oltre la 34º settimana di gestazione, in genere si ricorre al parto indotto o al cesareo. Prolungare la gravidanza potrebbe avere effetti negativi sulla madre e non porterebbe benefici al bambino.
Se la preeclampsia è lieve e il bambino non è ancora a termine il ginecologo deve prescrivere: riposo a letto in posizione sdraiata sul lato sinistro del corpo; dieta iposodica e iperproteica; assunzione di almeno 8 bicchieri d’acqua al giorno.
Nei casi gravi di preeclampsia il medico potrebbe prescrivere anche farmaci per ridurre la pressione associati a riposo a letto o ricovero in ospedale, un cambio di dieta e iniezioni di steroidi che aiutino i polmoni del bambino a svilupparsi più in fretta.
Prolasso del cordone ombelicale
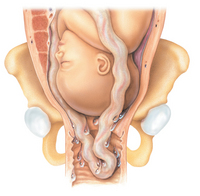 Il cordone ombelicale trasporta al feto sangue ricco di ossigeno proveniente dalla placenta. In caso di prolasso del cordone ombelicale (quando il cordone fuoriesce dal canale del parto prima del bambino) il cordone stesso può rimanere compresso tra il corpo del bambino e il canale del parto con conseguente interruzione del flusso di sangue al bambino.
Il cordone ombelicale trasporta al feto sangue ricco di ossigeno proveniente dalla placenta. In caso di prolasso del cordone ombelicale (quando il cordone fuoriesce dal canale del parto prima del bambino) il cordone stesso può rimanere compresso tra il corpo del bambino e il canale del parto con conseguente interruzione del flusso di sangue al bambino.
In caso di diagnosi di prolasso, è necessario tentare di allontanare il bambino dal cordone al fine di diminuire la pressione e far in modo che il parto avvenga il prima possibile. A tal fine, il personale medico potrebbe utilizzare il forcipe o la ventosa ostetrica. Se il parto, come spesso accade, non può essere effettuato con tali modalità, deve essere immediatamente effettuato un taglio cesareo d'urgenza. Mentre la gestante viene preparata per il cesareo, la parte fuoriuscita del feto viene spinta indietro nella pelvi al fine di attenuare la pressione esercitata sul cordone ombelicale.
Prolungamento o arresto del travaglio
In caso di prolungamento o interruzione del travaglio, nel bambino può verificarsi una carenza di ossigeno. Il travaglio prolungato può indurre il ginecologo che assiste al parto ad utilizzare ossitocina al fine di velocizzare l’espulsione del feto. Ciò può determinare al feto traumi o interruzione della fornitura di ossigeno al feto.
Rottura prematura delle acque
È una condizione associata alla corioamniotite, della quale può essere la conseguenza o la causa. La corioamniotite può causare una serie di conseguenze rischiose come infezioni del sangue (sepsi) che, a loro volta, possono determinare infezione e lesioni all’interno dell’encefalo. Inoltre, la rottura prematura delle membrane può causare parto prematuro, distress respiratorio, carenza di ossigeno, encefalopatia ipossico ischemica e lesioni da sovraventilazione causate da utilizzo del respiratore meccanico. Ognuna di tali complicazioni può causare paralisi cerebrale infantile.
Macrosomia/Sproporzione cefalo-pelvica
Quando il bambino è macrosomico (troppo grande), ha maggiori probabilità di subire traumi durante il parto, anche in considerazione del fatto che, in caso di macrosomia, è più frequente l’uso di strumenti rischiosi come forcipe e ventosa ostetrica. I traumi possono provocare emorragie al cervello tali da causare, a loro volta, una mancanza di ossigeno nel cervello stesso. Inoltre, in presenza di feto macrosomico o di sproporzione cefalo pelvica, è più probabile che si verifichi il prolungamento del parto. Se la gestante è affetta da diabete gestazionale, esiste una maggiore possibilità di avere un bambino macrosomico.
Presentazioni anomale del feto (podalica o facciale)
Quando il feto non è in posizione corretta (cioè con la testa che esce per prima dal canale del parto), si possono verificare prolungamento del travaglio, traumi alla testa e prolasso del cordone ombelicale. Queste complicazioni possono provocare mancanza di ossigeno nel cervello del bambino. Inoltre, i bambini con presentazione facciale possono subire gonfiore e un accumulo di liquidi nelle vie respiratorie superiori, con conseguente sofferenza respiratoria e mancanza di ossigeno.
Emorragia intracranica o emorragia intraventricolare
Le emorragie cerebrali si verificano in presenza di un trauma alla testa del bambino. Traumi alla testa possono verificarsi durante il travaglio e il parto soprattutto con l’uso di strumenti come il forcipe e la ventosa o quando la posizione del bambino (facciale o podalica) viene mal gestita. Le emorragie cerebrali possono provocare una riduzione nell’apporto di sangue e ossigeno al cervello.
Errori dopo il parto
Valori elevati di birilubina (kernittero)
La bilirubina è un prodotto del catabolismo dell’emoglobina che ha un effetto tossico per l’encefalo del neonato. Se la condizione di bilirubina alta non è correttamente trattata, l’eccesso di bilirubina, a causa dell’immaturità della barriera emato-encefalica del bambino, può penetrare nell’encefalo del bambino stesso e causare una lesione denominata Kernittero, che, a sua volta, può causare paralisi cerebrale infantile.
Aspirazione di meconio
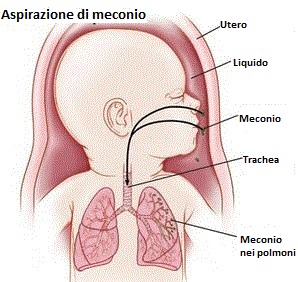 Si verifica quando il bambino inala meconio (liquido amniotico misto a materiale di scarto emesso dal bambino stesso) mentre si trova ancora nel grembo materno. Tale circostanza si verifica di frequente quando il feto è in sofferenza: in caso di ipossia o asfissia i muscoli dell’intestino del feto si rilassano. Ciò può causare l’espulsione materiale di scarto dall’ano del feto. Se il bambino inala meconio, dopo il parto può avere problemi respiratori che, a loro volta, possono causare carenza di ossigeno e paralisi cerebrale infantile. A volte, i problemi respiratori sono talmente gravi da non consentire al neonato di respirare e da rendere necessaria la sua rianimazione.
Si verifica quando il bambino inala meconio (liquido amniotico misto a materiale di scarto emesso dal bambino stesso) mentre si trova ancora nel grembo materno. Tale circostanza si verifica di frequente quando il feto è in sofferenza: in caso di ipossia o asfissia i muscoli dell’intestino del feto si rilassano. Ciò può causare l’espulsione materiale di scarto dall’ano del feto. Se il bambino inala meconio, dopo il parto può avere problemi respiratori che, a loro volta, possono causare carenza di ossigeno e paralisi cerebrale infantile. A volte, i problemi respiratori sono talmente gravi da non consentire al neonato di respirare e da rendere necessaria la sua rianimazione.
La presenza di meconio costituisce un indice sussudiario al fine di stabilire se la paralisi cerebrale sia dovuta ad asfissia durante il parto.
Ipoglicemia neonatale
L’ipoglicemia è uno dei più comuni problemi metabolici del neonato. E’ una condizione, che nella maggior parte dei casi, è molto facile da diagnosticare e trattare. In caso di mancata diagnosi e/o di mancato trattamento, l’ipoglicemia può determinare importanti danni all’encefalo e paralisi cerebrale infantile. La ragione per la quale ipoglicemia può determinare una lesione nell’encefalo risiede nel fatto che il glucosio è il componente maggiormente usato per fornire energia all’encefalo. Se l’encefalo riceve un quantitativo insufficiente di glucosio, le cellule dell’encefalo stesso vanno in necrosi (muoiono).
Errori nella rianimazione del neonato
E’ fondamentale che i medici del reparto di neonatologia siano in grado eseguire le procedure di rianimazione del neonato a regola d’arte. L’omissione, il ritardo nell’esecuzione o l’esecuzione erronea della procedura di rianimazione possono causare una diminuzione di ossigeno e flusso sanguigno tali da causare disabilità e lesioni permanenti all’encefalo, come encefalopatia ipossico ischemica, leucomalacia periventricolare ed idrocefalo, dalle quali può svilupparsi paralisi cerebrale. Il tipo e la gravità della lesione dipendono, tra l’altro, dalla durata dell’assenza o diminuzione di ossigeno. E’ fondamentale anche che durante la procedura venga effettuato un attento monitoraggio.
Se il team medico non effettua le procedure di rianimazione in modo tempestivo e corretto, si è in presenza di un caso di colpa medico-sanitaria.
Anche se il personale medico non segue le linee guida, che includono l’avere a disposizione l’equipaggiamento necessario per effettuare la rianimazione, si verifica un caso di negligenza medica. Se tali comportamenti negligenti causano lesioni permanenti, come la paralisi cerebrale infantile,al neonato, lo staff medico sarà tenuto a risarcire i danni subiti da quest’ultimo e dai suoi familiari.
Avvocati per paralisi cerebrale infantile causata da malasanità
Se al tuo bambino è stata diagnosticata una paralisi cerebrale oppure se ritieni che il tuo bambino possa avere i sintomi della paralisi cerebrale, contatta lo Studio Legale GRDLEX Neonati oggi stesso.
I nostri avvocati con esperienza in lesioni perinatali, con l’assistenza dei medici specialisti del nostro staff (ginecologo, neonatologo e neuropsichiatra infantile) possono stabilire se la paralisi cerebrale diagnosticata al tuo bambino sia la conseguenza della negligenza o imperizia del medico o della struttura ospedaliera e aiutarti a ottenere il risarcimento per i danni patrimoniali e non patrimoniali, necessario per garantire tutte le cure di cui il tuo bambino avrà bisogno nel corso della sua vita.
La procedura non ha alcun costo iniziale e pagherai solo a risarcimento ottenuto.
Per una consulenza gratuita contatta GRDLEX con una delle seguenti modalità:
- chiama il 06-90281097 oppure
- compila il modulo online oppure
- scrivi ad [email protected]


